Боль в спине, пояснице, иррадиирующая в ногу — одна из самых частых жалоб населения, особенно старше 35 лет. Это заставляет задуматься о том, что современный городской житель уже с детства, молодости ведет весьма не гармоничный с природой образ жизни, производя неравномерные нагрузки на позвоночник в течении всего дня — при длительном положение сидя, стоя, состояние мышц спины всегда находится в напряжении, а расслабления не происходит.
Более того, после долгого нахождения в сидячем положении, человек может совершать резкие чрезмерные физические нагрузки в тренажерном зале, бассейне и пр. Причин возникновения боли в пояснице, отдающей в ногу очень много, и чтобы разобраться в этиологии ее появления, порой приходится обращаться сразу к нескольким специалистам — неврологу, ортопеду, остеопату, гинекологу, урологу, гастроэнтерологу.
Этот болевой синдром чаще всего бывает на фоне протрузии или пролапса межпозвоночной грыжи поясничного отдела позвоночника. Также корешковые пояснично-крестцовые боли возникают и при опухолевых процессах в крестцовом сплетении, опухолях спинного мозга, бурсите сухожилий ягодичных мышц, если к тому же возникает нарушение потоотделения, это также может быть вызвано васкулитом- нейропатии седалищного нерва (ишемического характера).
Тупые боли в спине, пояснице и задней поверхности ноги
Это может быть синдром грушевидной мышцы — нейропатия, защемление, воспаление седалищного нерва. При этом чаще всего боль возникает в месте выхода седалищного нерва в области грушевидной мышцы и распространяется по задней поверхности бедра, вплоть до стопы. При грубой компрессии, защемлении седалищного нерва, возможно развитие атрофии ягодичной области.
Боль в спине, отдающей в боковую область ноги
Эта локализация — лампасоподобная боль может быть обусловлена межпозвоночной грыжей, когда поражаются верхние поясничные корешки, проявляясь острым люмбаго, слабостью мышцы бедра, при патологии бедренного сустава она может сопровождаться псевдокорешковой иррадиацией. Если в боковой области бедра возникают жгучие боли — это может быть туннельный синдром наружного кожного нерва бедра — парестетическая мералгии Рота-Бернарда.
Мералгия — это боли на наружной поверхности кожи бедра из-за того, что нерв сдавлен паховой связкой или фасцией. Например, при беременности, у тучных людей, страдающих избыточным весом. Кроме болей при движении возникают парестезии (ползание мурашек, покалывание) или снижение чувствительности (онемение). В покое все симптомы, как правило, проходят.
Боль, отдает в переднюю поверхность ноги, бедра
Такой синдром обусловлен поражением бедренного нерва, в основном возникающий после операции в нижней части живота, или грыжесечения. Эти повреждения дополнительно сопровождаются выпадением коленного рефлекса, чувствительными нарушениями, слабостью мышцы бедра. при этом двигательные нарушения будут выраженнее, чем боль. Очень сильная боль в спине, иррадиирующая в конечность может возникать одновременно с атрофией мышц бедра, которая наблюдается при лечении антикоагулянтами и развитием ретроперитонеальной гематомы (скопления крови в забрюшинном пространстве), а также при сахарном диабете если развивается асимметричная проксимальная нейропатия.
Боль на передней поверхности бедра в сочетании с нарушением работы 4-главой мышцы бедра (затруднено разгибание голени и сгибание бедра) сильно выраженная – поражения 3-4 поясничных корешков.
Одновременная боль в области колена и поясницы
В коленном суставе боль может сочетаться с болью в пояснице при ортопедических нарушениях бедренного сустава. А также при онкологических заболеваниях женских половых органов, у мужчин при раке простаты. При переломах костей таза возникают онемение кожи, ползание мурашек и боли в области запирательного нерва, иногда иррадиируют на медиальную область сустава колена.
Боли в верхней, средней части спины
Эти боли обусловлены чрезмерной мышечной активностью, перенапряжением, межреберной травматической нейропатией, а также болезнью Шейермана или Бехтерева, спондилита, поперечного миелита, спондилезом грудного отдела, опухолями позвоночника.
Боли в поясничной области
Большинство таких болей вызваны заболеваниями ортопедического характера — спондилез, остеохондроз, спондилолистез, повреждения дисков поясничной области или их дегенерация. А также арахноидальной кистой в крестцовой области, локальными мышечными уплотнениями в ягодичных мышцах, при воспалении седалищного нерва. Ночные боли у молодых мужчин могут быть по причине болезни Бехтерева.
Однако, следует знать, что не во всех случаях, когда боли в пояснице, отдают в ногу, причинами служат нарушения в позвоночном столбе, существует масса других патологических процессов, вызывающих данный синдром.
Мы перечислим возможные патологические, воспалительные, дегенеративные процессы в позвоночнике, которые могут способствовать развитию компрессионных поражений сосудов, оболочек, корешков, вещества спинного мозга.
Остеопороз Поясничный спондилез, спондилолистез, стеноз, анкилозирующий спондилит Пролапс, протрузия диска Перелом позвонка, миеломная болезнь, опухоли позвонков Болезнь Реклингаузена, болезнь Педжета, врождённые деформации Сакрализация, люмбализация Остеофиты, остеомиелит позвонка Фасеточный синдром
Кроме того, следующие заболевания, не связанны с нарушениями опорно-двигательного аппарата:
Туннельные синдромы — это нейропатии различного происхождения: седалищного нерва, латерального нерва бедра, болыпеберцового, запирательного, бедренного, общего малоберцового нерва Постгерпетическая невралгия, герпетический ганлионит Метаболические полинейропатии и мононейропатии Невринома спинального корешка Опухоли спинного мозга Спинальный сифилис Эпидуральная гематома или абсцесс Хронический менингит или карциноматоз мозговых оболочек Рефлекторная симпатическая дистрофия- регионарный комплексный болевой синдром Плексопатии, сирингомиелия Клаудикация конского хвоста или перемежающаяся хромота Острые нарушение спинального кровообращения
Прочими причинами болей в спине, отдающей в ногу могут быть различные заболевания, такие как: гинекологические воспалительные и онкологические процессы, миеломная болезнь, туберкулез костно-суставный, туберкулез почек, женских половых органов (тубсальпингит), заболевания почек, мочевыводящих путей, сифилис, саркоидоз, окклюзия бедренной артерии, бруцеллёз, полимиозит, язва двенадцатиперстной кишки, расстраивающая аневризма аорты, панкреатит, внематочная беременность (симптомы), постинъекционные осложнения, гормональная спондилопатия, коксартроз.
На основании вышесказанно, становиться понятным, что причин таких болевых ощущений в спине, иррадиирующей в ногу может быть очень много. Если пациента беспокоит такая боль, лечение следует начинать только после тщательной диагностики. При обращении к врачу, пациенту для установления истинного диагноза, может быть предложен целый ряд различных диагностических процедур и анализов, по результату которых специалист установит заболевание и назначит соответствующее лечение:
УЗИ органов брюшной полости Нейроортопедическое исследование Рентген, МРТ, КТ кресцового и поясничного отделов позвоночника, позитронная эмиссионная томография ЭМГ — электромиография Общий, биохимический анализ крови, общий анализ мочи Посев и исследование ликвора Иногда могут потребоваться и прочие обследования: определение толерантности к глюкозе, рентген конечности, сканирование костей, биопсия мышцы, нерва, лимфатического узла, УЗИ кровотока, ректороманоскопия, проверка артериального давления в конечностях.
Понятно, что лечение одной патологии может быть совершенно противопоказано при каком-либо другом нарушении. Только после установления точного диагноза, возможно проведение соответствующей терапии. При очень сильных болях, врач до выяснения окончательного диагноза, может назначить различные обезболивающие, противовоспалительные препараты — мази от боли в спине, уколы от боли в спине.
 Когда боль в спине отдает в ногу, то раздумий о посещении врача у людей не возникает. Боль может ощущаться как правой ноге, так и в левой. Факторами являются: и ухудшающая экология, и чрезмерно возросшая учебная нагрузка, заставляющая детей, не разгибая спины, уже в младших классах высиживать по 6-7 уроков, и просиживание у компьютера длительными часами.
Когда боль в спине отдает в ногу, то раздумий о посещении врача у людей не возникает. Боль может ощущаться как правой ноге, так и в левой. Факторами являются: и ухудшающая экология, и чрезмерно возросшая учебная нагрузка, заставляющая детей, не разгибая спины, уже в младших классах высиживать по 6-7 уроков, и просиживание у компьютера длительными часами.
С целью установления правильного диагноза приходится пройти по кругу, не единожды, всех врачей, включая гинеколога, вертебролога, уролога, ортопеда, гастроэнтеролога и даже зубного врача, сдать массу всевозможных анализов и пройти различные диагностики.
Но первым врачом, к которому нужно обратиться — это участковый терапевт, который выслушает жалобы и выдаст направление к другим узким специалистам.
Попробуем разобраться в основных причинах этого болезненного состояния, когда болит спина и почему тянет ногу.
Рассмотрим ниже некоторые из них.
Обязательное посмотрите следующее видео
 Происходит, когда межпозвоночные диски деформируются. Развитию болезни способствует большая нагрузка на позвоночный столб, травмы позвоночника могут приводить к нарушению местного кровообращения, различные заболевания костной системы, например рахит.
Происходит, когда межпозвоночные диски деформируются. Развитию болезни способствует большая нагрузка на позвоночный столб, травмы позвоночника могут приводить к нарушению местного кровообращения, различные заболевания костной системы, например рахит.
Характер болей при остеохондрозе
Заболевание имеет стадии обострения и затихания. Острая фаза характеризуется сильными неожиданными острыми болями иррадирующими в руку, поясницу и ногу. Поясничный остеохондроз часто проявляется простреливающими невыносимыми болями в пояснице, при этом может появиться с одной стороны поясницы или с двух сторон.
Затем боль продвигается в ногу и ее тяжело выпрямить из-за болевых ощущений. происходит онемение и снижается чувствительность в ногах из-за расстройства сухожильных рефлексов.
Чтобы определить болезнь проводится:
спинномозговая пункция; вертебральная ангиография; пневмомиелография и миелография; дискография;
Зависит от стадии развития заболевания.
Хороших результатов дает применение:
Противовоспалительных лекарств (Ибупрофен, Кетанов, Диклофенак) Препаратов против отека (Лазикс, Фуросемид). Лекарств от спазм (Но-шпа, Трентал, Нигексин). Анальгетиков (Седалгин, Кетарол, Парацетамол). Витаминных комплексов. Препаратов для усиления кровообращения.
Физиотерапевтические методы
Магнитотерапия Применение диадинамических токов.
Среди других методов применяется: иглоукалывание, массаж, ЛФК, ванны -сульфидные, скипидарные, грязелечение, массаж, растяжение позвоночника на специальных тренажерах.
При осложнениях и в исключительных случаях возможно хирургическое вмешательство.
 Аномалии развития позвоночника — это врожденные состояния, при которых происходят неправильные формирования позвонков, как по числу, так и по конфигурации всего позвоночника.
Аномалии развития позвоночника — это врожденные состояния, при которых происходят неправильные формирования позвонков, как по числу, так и по конфигурации всего позвоночника.
Причиной может быть:
Порок; Задержка внутриутробного развития; токсикоз
Виды врожденных аномалий позвоночника:
Морфологические ( позвонки разной формы) Количественные (отличное от нормального количество позвонков) Нарушена локальная дифференциация (недоразвитость части позвоночника)
Диагностика и лечение
Выявляются ортопедом и хирургом. В дальнейшем проводится :
рентгенография позволяет определить морфологические и количественные аномалии компьютерная томография. МРТ УЗИ-скрининг беременных
Диагностируются у новорожденных детей и у детей от 3-х лет.
В случае выраженной деформации и болевых синдромах, расстройствах неврологического характера требуется хирургическая операция.
Характеризуется изгибами позвоночного столба, из-за слабого мышечного корсета и отсутствием поддерживающего тонуса мышц спины. Отрицательно влияет на трудоспособность человека. Больной жалуется на боль в груди, нехваткой кислорода ,отдышкой , нарушенными функциями тазовой области.
Использование специальных корсетов, лечебной гимнастики, массажа, электростимуляции заметно облегчает болезненное состояние.
При неординарных случаях проводится оперативное вмешательство.
Образуется, когда 3-4 верхних позвонка шейного и грудного отделов сливаются в один.
Определяется выраженной симптоматикой:
Просматривается эффект «отсутствия шеи»). Основание черепа вдавленной формы. Асимметрия в расположении лопаток. Кожные складки за ушами Неврологические расстройства . Непроизвольные движения глаз Сниженная возбудимость шейных мышц.
Диагностируется специальными методами исследования — вертебральной ангиографияей и миелографией.
Лечение предполагает применение консервативных методов лечения:
корригирующая гимнастика; применение воротника Шанца при обострении
Медикаментозное лечение полезно, когда появляются болевые ощущения и компрессия нервных корешков. В таких случаях применение нестероидных противовоспалительных препаратов малоэффективно, ведь воспаления не наблюдается. Применяют анальгетики в совокупности с физиотерапевтическими процедурами, для уменьшения болевого синдрома.
В случае неэффективности данных методов и прогрессирующей деформации мягких тканей применяется оперативное лечение в несколько этапов. Исправление грубых деформаций позвоночника исправить не предоставляется возможным, а вот наличие шейных ребер, искривления ключиц и мягких тканей корректировке подается.
Является пороком, характеризуется тем, что позвоночный канал разделен надвое и полностью не закрыт, образуя щелевидное пространство.
Расщелина только дуг называется spina bifida , а полное расщепление — рахишизис.
 Причины окончательно не определены, но заболеванию способствуют:
Причины окончательно не определены, но заболеванию способствуют:
инфекционные заболевания матери; интоксикация; травмы: болезни репродуктивной системы женщины; противозачаточные средства; употребление спиртных напитков; наследственность:
Опасность расщепления позвоночника у еще не родившихся детей, возрастает с возрастом матери от 30 лет и выше.
Патология обнаруживается сразу после рождения ребенка, когда видно сам позвоночник, спиной мозг, нижние конечности обездвижены. Нарушены функции выделения мочи и кала.
Симптомы скрытого расщепления:
боль в крестце и спине психическая возбудимость покалывания и «ползания мурашек» нарушена функция моче и кало — выделений
При открытом расщеплении обнаруживается полная обездвиженность нижних конечностей и водянка головного мозга.
Диагностируется заболевание рентгенологическими и томографическими исследованиями. При лечении используется оперативное вмешательство.
 Характеризуются значительным увеличением тканей или опухолями, при которых происходят структурные изменения в строении клеток организма человека. Занимается лечением этого заболевания врач-онколог.
Характеризуются значительным увеличением тканей или опухолями, при которых происходят структурные изменения в строении клеток организма человека. Занимается лечением этого заболевания врач-онколог.
Перемещаясь в организме человека по кровеносным сосудам, больные раком клетки, заражают соседние органы.
Виды онкологических процессов:
Онкология крови. Рак груди Онкология легки Онкологические процессы внутренних органов.
О точных причинах этого заболевания неизвестно, но считают:
Отравляющие вещества Радиация Аутоиммунные процессы. Стрессовые ситуации Инфекционные болезни. Наследственный фактор. Привычка курить и злоупотреблять алкоголем Трудности при ходьбе Постоянная усталость Неожиданная резкая боль в спине Мышечная колика Зябкость в ногах Холодный липкий пот Частое мочеиспускание, понос;
Наблюдаемые боли при раке в пояснице и нижних конечностях:
Стреляющая боли при смене положения тела Боль из поясницы переходит в ноги; Слабость мышц; Недержание мочи и кала;
У обоих полов, сниженная деятельность ног может привести к параличу.
Онкологическая боль — тяжелейший симптом, при котором больной мучается. Появляется внезапно, сопровождается болезненными спазмами, долго не проходит. На определенных стадиях развития, боль может распространяться на по всему организму и тогда трудно установить место зарождения боли.
При онкологических заболеваниях боль может быть перемещенной и тогда боль в спине отдается в ногу, но причиной может быть заболевание поджелудочной железы, почек или толстой кишки.
Рентген поясничного отдела Компьютерная томография Магнитно-резонансная томография Радиоизотопное сканирование . Биопсия
Стратегию и план лечения определяют- врача-радиолог, онколог, хирург. Лечение предполагает:
химиотерапию лучевую терапию хирургическое вмешательство; применение антибиотиков, гормональных средств; антител; специализированной вакцины
Воспалительные заболевания позвоночника инфекционного происхождения называют спондилитом.
К специфическим заболеваниям относятся:
туберкулез позвоночника бруцеллезный спондилит гонорейный спондилит сифилитический спондилит
 Возникновению болезни способствуют бактерии туберкулеза при попадании их в губчатое вещество позвонка. В ходе разрушительного процесса в теле позвонка происходит дальнейшее распространение болезни на другие позвонки.
Возникновению болезни способствуют бактерии туберкулеза при попадании их в губчатое вещество позвонка. В ходе разрушительного процесса в теле позвонка происходит дальнейшее распространение болезни на другие позвонки.
Впоследствии, позвонки, истончаясь, приобретают клиновидную форму, и искривление позвоночника принимает форму горба.
Характер боли
Боль может локализоваться на одном участке позвоночника, но может блуждать по ходу периферических нервов. При нагрузке на позвоночник боль достигает максимальных значений, сваливая больного в постель. Искривление позвоночника при таком заболевании грозит потерей чувствительности, возможно частичное или полное онемение конечностей – паралич.
Диагностика определяется на основе клинических, рентгенологических и лабораторных методов исследований.
определяется – не болен ли больной туберкулезом анализы крови рентгенография МРТ или КТ поможет выявить точную локализацию очага воспаления или абсцесс.
На ранних стадиях проводится консервативное лечение:
Ортопедическое лечение. Антибактериальная терапия Общеукрепляющее лечение
Оперативное вмешательство отличается повышенным травматизмом. Существует опасность развития шокового состояния, гипоксии и других осложнений
 Виновником данного заболевания являются микробы бруцеллы. После определенного периода, от 2-3 недель до 2 месяцев, у зараженного человека наблюдаются проявления:
Виновником данного заболевания являются микробы бруцеллы. После определенного периода, от 2-3 недель до 2 месяцев, у зараженного человека наблюдаются проявления:
волнообразной лихорадки кожной сыпи
На фоне сохранившейся инфекции возникает осложнение и поражается опорно-двигательный аппарат с локализацией в поясничной области. Такова картина возникновения бруцеллезного спондилита.
Характер болей
Больной чувствует в спине интенсивную локальную боль . Когда поражен поясничный отдел, то боль перемещается в нижние конечности.
Возникает тот случай, когда болит спина и одновременно нога.
Рентгенологическое и лабораторное исследование определяют точный диагноз. Лабораторная диагностика включает такие методы:
бактериологический, биологический, серологический определение опсоно-фагоцитарной активности лейкоцитов
При лечении используют:
Антибиотикотерапию Противовоспалительную терапию, с обезболивающими препаратами. Лечебную физкультуру. Санаторно-курортное лечение в периоде реабилитации.
При деструктивных изменениях позвонков и деформированном позвоночнике применяется оперативное лечение
Является очень редкой разновидностью спондилитов и образуется при осложненном течении гонореи.
Характер болей
бурное начало и быстрое появление очень резких болей в местах локализации пораженных позвонков высокая температура тела быстрое развитие тугоподвижности пораженных позвонков поражение не больше 3 позвонков, обычно, в области поясницы
При рентгенологической диагностике отмечается сужение межпозвонкового пространства. По результатам исследование назначается консервативное лечение.
Заболевание очень редкое и возникает на фоне заболевания сифилисом других органов. Характеризуется постепенным развитием и хроническим течение болезни и разрушением позвонков.
Боль в пораженном позвоночнике накатывается волнами. Болевые синдромы увеличиваются по мере того как разрушается межпозвоночный диск
Диагностика проводится:
рентгенологическим исследованием ЭКГ УЗИ сердца,
Определяющее значение, при лабораторных исследованиях имеют серологические исследования — реакция Вассермана, реакция иммобилизации бледных спирохет.
Лечение проводится в венерологическом стационаре и соответствует лечению третичного сифилиса.
Третичный сифилис или 3 стадия развития сифилиса возникает у больных, ранее заразившихся сифилисом, не прошедших полный курс лечения, получавших препараты в недостаточной дозировке, нарушавших режим лечения, или, вообще, при отсутствии лечения
Применяется эритромицин, тетрациклина и пенициллинотерапия по специальной схеме в зависимости от состояния больного.
По результатам исследований проводится корректировка лечения.
Это травматические повреждения позвоночного столба и спинного мозга, а так же связанных с ними костей, связок и сухожилий. Перелом позвоночника — тяжелое повреждение опорно-двигательного аппарата и составляют 2,5%-3% всех переломов.
Травмы позвоночника – открытые и закрытые, возникают при падениях, всевозможных авариях на транспорте, производстве, в быту, спортивных мероприятиях. . Повреждение позвоночника может произойти в результате боевых действий, при межнациональных конфликтах.
Лечением травм и их последствий занимаются — травматолог, вертебролог, нейрохирург.
При повреждениях шейных позвонков
1 и 2 шейных позвонков может наступить летальный исход, в результате сдавливания спинного мозга. 3 и 7 –отмечается нахождение головы в одном положении, невозможность изменить ее положение, шейные мышцы напряжены, при повороте головы возникает резкая боль и темнеет в глаза. Может наступить смерть, что обычно и случается у ныряльщиков, когда они головой ударяются в дно водоема.
При повреждении грудных и поясничных позвонков
появляется боль опоясывающего характера, затрудненность дыхания, когда случается перелом грудных позвонков боль в живот отдается, когда повреждаются поясничные позвонки
Перелом нижнегрудных позвонков сопровождается обширной забрюшинной гематомой, резкими болями в животе и внутрибрюшным кровотечением, если произошел разрыв внутреннего органа
При повреждении крестца
При ушибах крестца наблюдается скапливание крови под кожей и образование болезненной опухоли. Ушиб, надрыв и отрыв мышцы может спровоцировать окостенение части мышц и надкостницы в местах повреждений.
Когда травма возникает при прямом ударе и когда механическое воздействие приходится непосредственно на ягодицы, то возможен перелом крестца. Тогда появляется припухлость, кровоподтек, локальная невыносимая болезненность. Больному невозможно удержаться на ногах.
Перелом костей таза сопровождается онемением кожи, «ползанием мурашек» , болями в области запирательного нерва, иррадиирующими на медиальную область сустава колена.
При пальпации копчика вызывается резкая боль в месте перелома, которая может отдавать в нижние конечности и ягодичную область.
Полная картина повреждения проявляется после рентгенологического исследования.
Лечение крестца
Ушибы крестца лечат с применением анальгетиков, тепловых процедур и применением тугой одавящей повязки. При обширной гематоме проводится пункция для удаления крови.
В случае перелома креста вводится внутритазовая анестезия 2% раствором новокаина. Больному необходимо соблюдение постельного режима, запрещается сидеть. Деформированную часть крестца запрещается подвергать нагрузке. Полезно использование валика под поясничный отдел позвоночника.
Помощь при травмах позвоночника
Вызвать медицинскую помощь и соблюдать основной принцип транспортировки больного— не подвергать движениям , изменения положения участков тела, соседствующих с поврежденным сегментом сустава.
Укладывать пострадавшего только на жесткие носилки или щит, перелом грудного поясничного отдела предполагает укладывание на живот. Недопустимо транспортировать пострадавшего сидя.
Фиксацию перелома шейного отдела осуществлять жестким воротником, в крайнем случае используются мешки с песком, располагаемые сбоку шеи.
Первоначальный диагноз устанавливается при опросе пострадавшего, выслушиваются жалобы и обстоятельства получения травмы. Диагноз уточняется путем использования рентгенографии, МРТ, КТ
Лечение позвоночника
Помощь оказывается применением симптоматических лекарственных препаратов :
анальгетиков кровоостанавливающих общеукрепляющих противовоспалительных
Необходимо выполнение строгого постельного режима.
Применяется способ скелетного вытяжения, использование гипсового воротника, операции на позвоночник.
Наряду с этим положительных результатов дает использование и применение:
диеты физиотерапии ношение корсета для спины соблюдение режима физических нагрузок и отдыха лечебная физкультура
 Между позвонками располагается межпозвоночный диск, который обеспечивает подвижность позвонков. При нагрузке на этот диск и происходит выпячивание межпозвоночного диска, который определяется как грыжа межпозвоночных дисков.
Между позвонками располагается межпозвоночный диск, который обеспечивает подвижность позвонков. При нагрузке на этот диск и происходит выпячивание межпозвоночного диска, который определяется как грыжа межпозвоночных дисков.
Протрузия межпозвоночного диска – это начальный этап формирования грыжи. При своевременном лечении имеет потенциально обратимый эффект. Причинами появления заболевания могут служить :
наследственные факторы травма позвоночника хирургическое вмешательство возрастные изменения плоскостопие беременность
Провоцирующими факторами может быть профессиональная деятельность и спортивная, сопровождающиеся поднятием тяжестей или долгое время нахождения за рулем, компьютером, работа бухгалтером.
Характер болей
Поясничный отдел позвоночника
Грыжа этого отдела проявляет себя тем, что сильно болит поясничная область. Если, болит спина, то боль отдается и в ягодицу и в ногу. Боли в ноге ощущаются по внешней стороне бедра, поэтому их называют «лампасовыми болями». (аналогично лампасам на брюках военного мундира). Могут болеть и пальцы ног.
чувство скованности и затруднения разгибания и сгибания; снижение работы тазовых органов(задержка мочи и кала) чувствительности ног нарушается, появляется чувство онемения; снижение эректильной дисфункция у мужчин, у женщин — проявление тазовых болей и бесплодие
Первичная диагностика осуществляется осмотром, пальпацией, опросом и установлением по рассказам и жалобам пациента истории заболевания.
Применяется рентгенологическое исследование, дискография.
анальгетики, десенсибилизирующие и нейроплегические препараты новокаиновые блокады (внутрикожные, паравертебральные, эпидуральные) диадинамические токи электрофорез с анестетиками
Лечебный процесс закрепляется лечебной гимнастикой и применением лечебного корсета или бандажа.
В необходимых случаях и при осложнениях применяется оперативное лечение
Боль в спине и, которая отдается в ногу, может застать, когда вы находитесь на даче и врач далеко. Что предпринять?
Одним из способов — это лечь на диван и свернуться калачиком, поджав к животу больную ногу. В случае, если боль прошивает обе ноги, то нужно лечь на спину, и подтянуть к подбородку согнутые ноги.
Принять обезболивающее средство, которое должно быть всегда с вами: «Аспирин», «Ибупрофен» «Кетанов».
Они помогут уменьшить мученические боли, но все же потом, нужно обратиться к врачу.
Для недопущения боли в спине и в ноге, нужно стараться устранять провоцирующие факторы среди которых:
ежегодный медицинский осмотр ограничение физических нагрузок и недопущения охлаждения организма отказаться от хождения на высоких каблуках принимать пищу, которая не способствует набиранию веса
Нужно запомнить, что чем раньше будет выявлена болезнь, тем меньше вероятности дальнейших осложнений.
Не останавливайтесь при лечении болезни на полпути, это грозит осложнениями, дальнейшему инфицированию организма и опасностью возникновения новых болезней. Каждый год посещайте врачей, и боли в спине и в ноге не будут вас беспокоить.
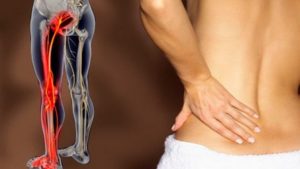
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.

Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
Травмы позвоночника. Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.

Наследственность. Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.

Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.

Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца. При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
травмы и некорректное их лечение; переохлаждение;

физические нагрузки; прогрессирование спинной грыжи и остеохондроза.
При лечении защемления прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
Почечные патологии. Гинекологические заболевания у женщин (воспаление придатков, киста яичника). Тяжёлые инфекционные заболевания (ВИЧ-инфекции).

Долговременные контакты с ядохимикатами, радиацией. Определённые хирургические заболевания. Злоупотребление алкоголем и наркотическими средствами. 
Пагубное воздействие алкоголя на организм человека отражается во многих нарушениях ,что наглядно демонстрирует данная схема
Также данный симптом встречается у беременных женщин, причем достаточно часто.
Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник. Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью. 
Чтобы скорректировать образ жизни правильно, нужно знать основы сбалансированного питания
Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья. Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль. Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.

В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.