 Операция по удалению новообразования молочной железы показана не только при злокачественности процесса. Хирургическое вмешательство проводится при некоторых формах мастопатии, когда опухоль достигает больших размеров, доставляя женщине болезненность и дискомфорт. Также операция по удалению опухоли показана при высоком риске ее перерождения в онкологическое образование. Такое лечение всегда проводится после тщательного обследования, включающего не только маммографию, УЗИ, но и проведение пункции, гистологического исследования.
Операция по удалению новообразования молочной железы показана не только при злокачественности процесса. Хирургическое вмешательство проводится при некоторых формах мастопатии, когда опухоль достигает больших размеров, доставляя женщине болезненность и дискомфорт. Также операция по удалению опухоли показана при высоком риске ее перерождения в онкологическое образование. Такое лечение всегда проводится после тщательного обследования, включающего не только маммографию, УЗИ, но и проведение пункции, гистологического исследования.
Рак молочной железы является прямым показанием к операции, целью которой является предотвращение развития заболевания.
- Показания к операции
- Ход операции
- Возможные осложнения
- Подготовка к операции
- Послеоперационный период
- Лечение народными средствами: чага
- Лечение народными средствами: травяные сборы
- В каких случаях необходима операция
- В каких случаях необходима операция
- Подготовительный этап
- Ход операции
- Послеоперационный период
- Показания к вмешательству
- Преимущества
- Противопоказания к проведению секторальной резекции
- Маммарная секторальная резекция при разных патологиях
- При фиброаденоме
- При раке груди
- Подготовка
- Действия перед операцией
- Как проводится секторальная резекция
- Реабилитация
- Чем может осложниться операция
- Открытая резекция: когда применяют?
- Подготовка к операции
- Ход операции
- Возможные осложнения во время и после операции
- Послеоперационное лечение
- Рекомендации в послеоперационный период
- Для чего выполняют холецистэктомию — нужно ли делать операцию, и зачем?
- Абсолютные и относительные показания: когда операция обязательна?
- Ход операции открытой холецистэктомии
- Преимущества лапароскопической холецистэктомии – видео, техника операции, возможные осложнения
- Особенности восстановления
Показания к операции
 После пункции и других методов диагностики болезни, врачи принимают решение о виде лечения. Так, при аденокарциноме (опухоли в млечных протоках у женщин), если стадия ранняя, проводится лампэктомия и лучевая терапия. В такой стадии, когда опухоль не вышла за млечные протоки, успешность терапии высокая и достигает более 90%. Также иногда перед операцией и после пункции используют медикаментозное лечение с целью уменьшения размеров опухоли, что дает возможность провести секторальную резекцию, без удаления всего органа.
После пункции и других методов диагностики болезни, врачи принимают решение о виде лечения. Так, при аденокарциноме (опухоли в млечных протоках у женщин), если стадия ранняя, проводится лампэктомия и лучевая терапия. В такой стадии, когда опухоль не вышла за млечные протоки, успешность терапии высокая и достигает более 90%. Также иногда перед операцией и после пункции используют медикаментозное лечение с целью уменьшения размеров опухоли, что дает возможность провести секторальную резекцию, без удаления всего органа.
При крупных размерах новообразования (от 6 см), прогрессировании болезни, многоочаговой опухоли у женщин лечение подразумевает удаление молочной железы. Мастэктомия показана при маленьких размерах груди, при отсутствии эффективности после удаления опухоли, когда новообразование возникло в соске и ареоле. Мастэктомия проводится женщинам,  которые имеют другие серьезные заболевания, и лучевая терапия им противопоказана.
которые имеют другие серьезные заболевания, и лучевая терапия им противопоказана.
После удаления молочной железы возможно проведение пластической операции по восстановлению формы и объема с использованием имплантатов. Такая операция может быть проведена сразу же по окончании процесса мастэктомии или через определенное время.
Операция по удалению образования молочной железы является успешной в том случае, если онкологический процесс затронул только этот орган. Также пациенткам назначают терапию медикаментами, облучение, используется лечение народными средствами.
Ход операции
Операция по удалению новообразования проводится под общим наркозом. Разрезы хирург, как правило, старается делать так, чтобы косметические дефекты были минимальными. Затем образование извлекается. Чаще всего новообразование удаляют вместе с близлежащими тканями, что необходимо для уменьшения риска повторного развития онкологического процесса,  который может возникнуть в том случае, если в тканях молочной железы останутся злокачественные клетки. По окончании операции опухоль отправляют на экспертизу.
который может возникнуть в том случае, если в тканях молочной железы останутся злокачественные клетки. По окончании операции опухоль отправляют на экспертизу.
Также в ходе операции нередко удаляется часть подмышечных лимфоузлов, которые также отправляются на исследование с целью определения степени распространения злокачественного процесса. Эта процедура важна для определения стадии рака, оценки шансов к выздоровлению, так как метастазирование, как правило, в первую очередь происходит именно в лимфоузлы.
Операция, в ходе которой удаляется новообразование у женщин в грудной железе (лампэктомия), обычно продолжается не более 2 часов. При мастэктомии время проведения – около 3 часов.
Возможные осложнения
Как и любое хирургическое вмешательство, операция по иссечению опухоли молочной железы у женщин может иметь такие последствия, как кровотечения, инфицирование. Более половины женщин испытывают боли в области груди, плеча, подмышечной впадины.  Болевые ощущения могут появиться и после пункции. При секторальной резекции также болезненность может остаться и приобрести хронический характер. Обычно женщины жалуются на усиление чувствительности в прооперированном участке.
Болевые ощущения могут появиться и после пункции. При секторальной резекции также болезненность может остаться и приобрести хронический характер. Обычно женщины жалуются на усиление чувствительности в прооперированном участке.
Также возможен риск неправильного рубцевания. В редких случаях возможно отмирание клеток кожных покровов в месте операции, что приводит к необходимому хирургическому вмешательству. Зачастую при секторальной резекции у женщин возникает косметический дефект, поскольку меняется форма молочной железы, появляется асимметрия.
В некоторых случаях при удалении лимфоузлов у женщин возникает болезненность в области подмышек, иногда чувство онемения, отечность. Возможно повреждение нервных волокон, появление воспаления сухожилия руки.
К рискам относят и использование общего наркоза. Нежелательными эффектами являются появление гипотензии, брадикардии, аллергических реакций на препараты.
Подготовка к операции
Перед тем, как будет проведена операция, хирург и анестезиолог знакомятся с данными из медицинской карты пациентки. Также должны быть предоставлены все результаты обследования, включающие маммографию, МРТ, УЗИ, данные после пункции. При возрасте женщин старше сорока лет, проводится ЭКГ.  При наличии патологий в сердце, легких, сахарного диабета, необходимо предоставить рентген грудной клетки.
При наличии патологий в сердце, легких, сахарного диабета, необходимо предоставить рентген грудной клетки.
Перед удалением новообразования молочной железы собираются анализы крови. Если женщина принимает разжижающие кровь препараты, за неделю до хирургического вмешательства прием должен быть прекращен. При приеме других препаратов, принимаемых пациенткой, лучше всего проконсультироваться с анестезиологом. Также при наличии проблем в других органах, перед операцией следует посетить специалистов, занимающихся конкретными болезнями.
При проведении выборочного удаления лимфоузлов, за сутки женщине вводится контрастное вещество, помогающее хирургу в их распознании.
Прием пищи не рекомендован с позднего вечера, если хирургическое вмешательство назначено на утро. Также непосредственно перед операцией нежелательно пить воду и другие жидкости. Все украшения должны быть сняты.
Послеоперационный период
 По окончании операции пациентку переводят в послеоперационное отделение, где происходит наблюдение за артериальным давлением, ритмом сердца и другими показателями.
По окончании операции пациентку переводят в послеоперационное отделение, где происходит наблюдение за артериальным давлением, ритмом сердца и другими показателями.
Через пару недель женщина возвращается к обычной жизни, но зачастую болезненность может сопровождать еще долгое время. Возможно понижение чувствительности в прооперированных участках груди. Иногда назначаются обезболивающие средства.
Пациентка должна внимательно следить за раной, так как возможно ее инфицирование. Об этом могут свидетельствовать высокая температура, покраснение, усиление болей, отечность в месте разреза. В таком случае следует показаться врачу.
Лечение народными средствами: чага
 Любая женщина, узнав про наличие новообразования в грудной железе, будет искать альтернативные методы терапии заболевания. Лечение народными средствами новообразований возможно, но оно должно проводиться под врачебным контролем и после пункции. При онкологическом процессе важно не терять время, и при отсутствии эффекта от терапии народными средствами, новообразование лучше удалить оперативно.
Любая женщина, узнав про наличие новообразования в грудной железе, будет искать альтернативные методы терапии заболевания. Лечение народными средствами новообразований возможно, но оно должно проводиться под врачебным контролем и после пункции. При онкологическом процессе важно не терять время, и при отсутствии эффекта от терапии народными средствами, новообразование лучше удалить оперативно.
Большую популярность при лечении народными средствами опухолей молочной железы у женщин приобрела чага. Активные вещества, содержащиеся в этом грибе, способны приостанавливать рост опухоли и появление метастазов.
Чага собирается весной, когда начинается сокодвижение. Чага должна быть собрана обязательно с живого дерева. Также гриб не рекомендуется брать с нижнего участка березы, возраст которой не должен быть более 50 лет.
 Чага заливается водой и оставляется на 5 часов. Затем гриб нужно измельчить с помощью мясорубки. Вода, которой заливали гриб, должна быть подогретой до 50 градусов. Ею заливают перетертое средство. Лучше всего будет, если на стакан измельченного гриба будет приходиться 5 ст. воды. Настаивается чага 2 дня, затем ее нужно процедить. Должен получиться густой раствор, который следует разбавить чистой водой. Такое лечебное средство принимается по 3 стакана в течение дня малыми порциями.
Чага заливается водой и оставляется на 5 часов. Затем гриб нужно измельчить с помощью мясорубки. Вода, которой заливали гриб, должна быть подогретой до 50 градусов. Ею заливают перетертое средство. Лучше всего будет, если на стакан измельченного гриба будет приходиться 5 ст. воды. Настаивается чага 2 дня, затем ее нужно процедить. Должен получиться густой раствор, который следует разбавить чистой водой. Такое лечебное средство принимается по 3 стакана в течение дня малыми порциями.
Чага принимается не только при образованиях в грудной железе. При опухолях в кишечнике или матке можно делать клизмы, содержащие настой из такого гриба, как чага.
Чага содержится в препарате Бефунгин, который показан при болезнях ЖКТ, злокачественных опухолях.
Лечение народными средствами: травяные сборы
 Также лечение народными средствами предполагает использование травяных сборов, включающих валериану, крапиву, пустырник, эвкалипт, ромашку, череду, календулу, мать-и-мачеху, шалфей. Также к смеси можно добавить липу, кровохлебку, душицу, дягиль, одуванчик, золототысячник. Все растение необходимо взять в равных частях, смешать. 1 ст.л смеси заливается стаканом кипятка и настаивается полчаса. В течение 3 месяцев настой принимается небольшими порциями.
Также лечение народными средствами предполагает использование травяных сборов, включающих валериану, крапиву, пустырник, эвкалипт, ромашку, череду, календулу, мать-и-мачеху, шалфей. Также к смеси можно добавить липу, кровохлебку, душицу, дягиль, одуванчик, золототысячник. Все растение необходимо взять в равных частях, смешать. 1 ст.л смеси заливается стаканом кипятка и настаивается полчаса. В течение 3 месяцев настой принимается небольшими порциями.
Лечение народными методами также подразумевает применение ядовитых растений, которые не следует смешивать, поскольку возможно отравление.
При терапии опухолей нетрадиционными методами применяют настойку болиголова. Лечение этим растением помогает уничтожить раковые клетки. Не стоит забывать о ядовитости болиголова. Настойка готовится из 2 стаканов водки, которой заливаются побеги растения. Настойку держать в холодильнике 14 дней с периодическим взбалтыванием. Терапия опухолей груди у женщин проводится по схеме: в первые сутки выпивается стакан воды с каплей настойки болиголова, во вторые сутки – по 2 капли и т.д. После 40 дней, т.е. 40 капель, доза уменьшается. Так происходит возврат к 1 капле, что составляет один курс. Таких курсов должно быть не менее трех.
Внимание! В следующем видео представлены видеофрагменты микрохирургических операций.
Настоятельно не рекомендуется просмотр данных видеороликов: лицам не достигшим 16-ти летнего возраста, беременным женщинам, а так же лицам с неуравновешенной психикой.


Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-эндокринологу в вашем лечебном учреждении!
Соавтор: Васнецова Галина, врач-эндокринолог
Киста яичника очень часто встречается в анамнезе многих женщин. Это образование может не нести никакой опасности и самостоятельно рассасываться в течение нескольких циклов. Но, если этого не происходит, необходимо удаление кисты яичника хирургическим путем.
Киста яичника — этот диагноз часто встречается в гинекологической практике. Она представляет собой доброкачественное образование, локализующееся на женской половой железе. Лечение может осуществляться как медикаментозно, так и оперативным путем. Удаление кисты яичника проводится преимущественно методом лапароскопии.

Киста доставляет женщине сильный дискомфорт и может быть опасной для здоровья
Благодаря лапароскопии удается сократить период реабилитации, уменьшить послеоперационные осложнения, сократить срок анестезии. Часто используют эпидуральную анестезию, если же есть опасность кровотечения, то врач рекомендует общий наркоз.
В каких случаях необходима операция
Когда можно удалять кисту яичника? Показаниями для проведения лапароскопии являются следующие моменты:
киста растет очень быстро; киста оказывает давление на приближенные органы или сдавливает сосуды, нарушая кровоток; в течение нескольких менструальных циклов киста не исчезает; у пациентки диагностируется поликистоз; в области малого таза постоянно беспокоит боль; у пациентки в результате разрыва кисты диагностируется внутреннее кровотечение; есть малейшее подозрение на онкологию. 
Киста доставляет женщине сильный дискомфорт и может быть опасной для здоровья
Благодаря лапароскопии удается сократить период реабилитации, уменьшить послеоперационные осложнения, сократить срок анестезии. Часто используют эпидуральную анестезию, если же есть опасность кровотечения, то врач рекомендует общий наркоз.
В каких случаях необходима операция
Когда можно удалять кисту яичника? Показаниями для проведения лапароскопии являются следующие моменты:
киста растет очень быстро; киста оказывает давление на приближенные органы или сдавливает сосуды, нарушая кровоток; в течение нескольких менструальных циклов киста не исчезает; у пациентки диагностируется поликистоз; в области малого таза постоянно беспокоит боль; у пациентки в результате разрыва кисты диагностируется внутреннее кровотечение; есть малейшее подозрение на онкологию. 
Самые опасные кисты — диагностированные во время беременности, так как развивающийся плод оказывает давление на яичник, что может способствовать перекруту и даже разрыву кисты
При небольших размерах кисты в большинстве случаев не проводится полного удаления яичника. Проводится лишь цистэктомия — частичная резекция яичника, при которой удаляется опухоль с частью тканей яичника, и он ушивается.
Внимание! Определить, какая операция на кисте яичника необходима в каждом конкретном случае, может только лечащий врач после полного обследования.
Если есть вероятность перерождения кисты в злокачественную опухоль, то проводится гистэктомия. Это операция, в ходе которой удаляется киста вместе с яичником и маточной трубой, а иногда даже маткой.

Удаление поликистозного яичника предполагает полное иссечение одной половой железы, чтобы предотвратить рецидивы заболевания
Возможна еще овариэктомия — операция, при которой удаляется киста вместе с одним яичником. При этом второй яичник остается целым и полноценно выполняет свои функции.
Что такое киста яичника и нужно ли её удалять в данном видео
Как делают операцию по удалению кисты яичника, лучше спросить непосредственно у врача, который подберет оптимальный вариант и объяснит все тонкости хирургического вмешательства и реабилитационного периода.
Подготовительный этап
Сначала пациентка обращается к гинекологу для консультации, а он, в свою очередь, определяет, у каких врачей необходимо проконсультироваться дополнительно.
Подготовка к лапароскопии осуществляется таким же образом, как и к любому хирургическому вмешательству:
Прежде всего нужно сдать анализы (общий и биохимический анализ крови, общий анализ мочи, определение группы крови и резус-фактора, а также свертываемости крови). Также обязательно необходимо сдать кровь на гепатит, ВИЧ и другие инфекции. Обследования, которые необходимы перед операцией — УЗИ, флюорография, электрокардиография. Если пациентка готовится к операции в гинекологии, то также необходимо сдать мазки из влагалища на инфекции, наличие атипичных клеток и микрофлору. 
Удаление поликистозного яичника предполагает полное иссечение одной половой железы, чтобы предотвратить рецидивы заболевания
Возможна еще овариэктомия — операция, при которой удаляется киста вместе с одним яичником. При этом второй яичник остается целым и полноценно выполняет свои функции.
Определение размеров и места расположения кисты происходит с помощью ультразвуковой диагностики
Внимание! Для определения вида операции размеры кисты яичника играют важную роль.
Перед операцией обязательно нужно очистить желудок и кишечник. Для этих целей можно использовать слабительное или клизму. Пить и кушать запрещено за 10 часов до операции.
Ход операции
Операция на кисте яичников у женщин проводится преимущественно методом лапароскопии. В ходе операции делают только три небольших разреза (для введения лапароскопа и рабочих инструментов), которые в дальнейшем остаются практически незаметными, без образования рубцов или шрамов.

Лапароскопия — самый современный и низкотравматичный способ удаления кисты яичника
На лапароскопе установлена камера, через которую изображение передается на монитор, и хирург видит участок работы.
Удаление кисты яичника методом лапароскопии проводится под общим наркозом. Все операционное вмешательство включает в себя такие этапы:
Введение углекислого газа в брюшную полость — это необходимо для того, чтобы все органы распрямились, и у врача появился доступ к обзору. Во время введения углекислого газа живот пациентки надувается, подобно воздушному шару. После подготовки в разрезы вводят рабочие инструменты. Происходит удаление кисты, резекция яичника или удаление кисты вместе с яичником (например, при поликистозе или различных осложнениях). Из брюшной полости удаляется углекислый газ. Накладываются швы. 
Лапароскопия — самый современный и низкотравматичный способ удаления кисты яичника
На лапароскопе установлена камера, через которую изображение передается на монитор, и хирург видит участок работы.
Удаление кисты яичника методом лапароскопии проводится под общим наркозом. Все операционное вмешательство включает в себя такие этапы:
Введение углекислого газа в брюшную полость — это необходимо для того, чтобы все органы распрямились, и у врача появился доступ к обзору. Во время введения углекислого газа живот пациентки надувается, подобно воздушному шару. После подготовки в разрезы вводят рабочие инструменты. Происходит удаление кисты, резекция яичника или удаление кисты вместе с яичником (например, при поликистозе или различных осложнениях). Из брюшной полости удаляется углекислый газ. Накладываются швы. 
В ходе операции врач через монитор контролирует свои действия и наблюдает за состоянием органов пациентки
Длительность операции зависит от количества кист, их размеров и расположения. На удаление множественных кистозных образований в яичнике отводится не более трех часов. Если же киста одна, то процедура займет не более часа.
Внимание! Перед операцией врач обязательно должен предупредить пациентку о вероятности перехода от лапароскопии к лапаротомии при осложненных случаях.
Послеоперационный период
Лапароскопия считается легкой операцией, поэтому, если операция по удалению кисты на яичнике прошла без осложнений, то пациентку уже к вечеру отпускают домой. Выписка на работу происходит на 5-6 день, а весь реабилитационный период занимает 4-6 недель.
Возобновлять питание можно только на второй день. Продукты вводятся в такой последовательности:
кисломолочные продукты; легкие овощные или мясные бульоны; паровые котлетки; суфле.
После операции на кисте яичника можно полностью восстановить питание и ввести привычные продукты в рацион на 5-6 день. В это время очень важно внимательно следить за своим состоянием. При появлении запоров лучше отказаться от определенной пищи и соблюдать щадящую диету.

После лапароскопии практически не остается следов. В зависимости от правильности реабилитационных действий и индивидуальных особенностей кожи могут остаться небольшие шрамы, практически незаметные глазом
Снимать швы после операции по удалению кисты яичника можно на 7-10 день. Чтобы ускорить процесс заживления, пациентке нужно обрабатывать места швов специальными заживляющими средствами местного действия. Также необходимо использовать мази, способствующие рассасыванию рубцов. В первые дни после снятия швов рекомендуется принимать обезболивающие препараты.
Важно! Для предотвращения развития инфекционного процесса после удаления кисты яичника женщине назначают антибиотикотерапию.
Предотвратить появление спаек можно только путем плавного перехода от постельного режима к активному образу жизни и правильной обработке рубцов. Восстановление яичника после удаления кисты — длительный процесс, который требует соблюдения всех рекомендаций врача. Начинать вести половую жизнь можно спустя 14-21 день после операции. Если не соблюсти данный срок, то возможно расхождение швов, что приведет к серьезным осложнениям.
Внимание! Если после удаления кисты яичника болит яичник, пациентке необходимо срочно посетить врача.
Менструальный цикл должен восстановиться в течение месяца. Если этого не происходит, пациентка отмечает у себя задержки, мазки крови, обильные слизистые выделения, повышение температуры тела. Все эти симптомы могут свидетельствовать о послеоперационных осложнениях, поэтому женщине стоит немедленно обратиться к врачу.

После лапароскопии практически не остается следов. В зависимости от правильности реабилитационных действий и индивидуальных особенностей кожи могут остаться небольшие шрамы, практически незаметные глазом
Снимать швы после операции по удалению кисты яичника можно на 7-10 день. Чтобы ускорить процесс заживления, пациентке нужно обрабатывать места швов специальными заживляющими средствами местного действия. Также необходимо использовать мази, способствующие рассасыванию рубцов. В первые дни после снятия швов рекомендуется принимать обезболивающие препараты.
Важно! Для предотвращения развития инфекционного процесса после удаления кисты яичника женщине назначают антибиотикотерапию.
Предотвратить появление спаек можно только путем плавного перехода от постельного режима к активному образу жизни и правильной обработке рубцов. Восстановление яичника после удаления кисты — длительный процесс, который требует соблюдения всех рекомендаций врача. Начинать вести половую жизнь можно спустя 14-21 день после операции. Если не соблюсти данный срок, то возможно расхождение швов, что приведет к серьезным осложнениям.
Внимание! Если после удаления кисты яичника болит яичник, пациентке необходимо срочно посетить врача.
Менструальный цикл должен восстановиться в течение месяца. Если этого не происходит, пациентка отмечает у себя задержки, мазки крови, обильные слизистые выделения, повышение температуры тела. Все эти симптомы могут свидетельствовать о послеоперационных осложнениях, поэтому женщине стоит немедленно обратиться к врачу.

Киста яичника может достигать очень больших размеров и способствовать развитию сопутствующих патологий мочеполовой системы
После проведения полостной операции по удалению кисты яичника возникает больше осложнений, нежели в случае с лапароскопией.
Соавтор: Васнецова Галина, врач-эндокринолог
Рейтинг: 5 из 5 Голосов: 0 Просмотров: 653
Секторальная резекция молочной железы – это термин, обозначающий операцию, в ходе которой удаляется сектор органа, где находится опухоль (обычно доброкачественная), киста или участок нагноения. Под «сектором» понимают зону треугольной формы, занимающую от 1/8 до 1/6 части всей железы, своим острым концом направленную к соску. При этом между краем опухоли или кисты и линией резекции должна быть здоровая ткань, так как визуально определяемая и действительная границы образования могут отличаться.
В некоторых случаях данная операция проводится на начальных стадиях диагностированного рака груди. По последним данным, это не влияет на прогноз заболевания, но улучшает качество жизни женщины, так как меньше видоизменяет ее облик.
Выполняться секторальная резекция может как под общим, так и под местным обезболиванием. Наибольшего эффекта можно добиться, проводя тщательную предварительную разметку молочной железы под контролем ультразвуковой маммографии.
Показания к вмешательству

Секторальная резекция назначается при:
узловой мастопатии; внутрипротоковой папилломе; подозрение на рак – в качестве первичной диагностики; фиброаденоме молочной железы; липоме – одной или нескольких, при условии, что они локализованы в одном секторе молочной железы; гранулемы в ткани железы; начальная стадия рака; хронический гнойный процесс в органе, когда вследствие бактериального расплавления ткань погибла и восстановить ее нельзя.
Секторальная резекция при раке молочной железы также проводится, но это возможно в следующих случаях:
если раковое новообразование находится в верхнем наружном квадранте; размер опухоли – не более 3 см; размеры молочной железы позволят удалить новообразование и большой участок по периметру; нет метастазов в регионарные лимфоузлы; после операции будет обязательно выполняться лучевая терапия.
Преимущества
Секторальная маммарная резекция хороша тем, что она:
безопасна; сохраняет прежний вид молочной железы; удаляется только пораженный участок; если при проведении гистологического исследования опухоли во время операции выясняется, что она злокачественная, объем вмешательства можно расширить, удалив больше ткани.
Противопоказания к проведению секторальной резекции
Операция не может быть проведена при:
беременности и лактации; наличии злокачественной опухоли любой локализации; системных и ревматоидных заболеваний, если речь не идет о лечении рака груди; сахарном диабете; инфекционных заболеваниях; венерической болезни.
Маммарная секторальная резекция при разных патологиях

При фиброаденоме
Фиброаденома – это гормон-зависимая опухоль, локализующаяся в молочной железе. Она в 95% случаев носит доброкачественный характер, но при этом все равно может переродиться в злокачественную форму, фиброаденосаркому. О том, что это именно данная опухоль, судят на основании ультразвуковой или рентгенологической маммографии. Такая диагностика также покажет форму новообразования.
Удаление фиброаденомы чаще производится методом секторальной резекции молочной железы. Выполняют данную операцию, когда:
новообразование превышает размеры 2 см и имеется тенденция к его дальнейшему росту; есть подозрение (нечеткие границы, беспорядочно расположенные сосуды) на то, что эта опухоль злокачественна; листовидный тип новообразования; женщина планирует беременность и кормление грудью. Поскольку фиброаденома может препятствовать лактации, а также нагноиться при выработке молока молочными железками, ее нужно резецировать.
Во время вмешательства опухоль отправляется на гистологическое исследование. Оно покажет, были ли в ней злокачественные клетки, или нет. Фиброаденома без лечения самостоятельно не рассасывается.
При раке груди
Резекция раковой опухоли железы – основной способ лечения, тогда как химио- и лучевая терапия – только вспомогательные. Оно может выполняться в виде нескольких видов, что зависит от:
стадии онкопатологии; темпов роста новообразования; проникновения опухоли в соседние ткани; состояния гормонального фона женщины; состояния здоровья женщины.
Расширенная секторальная резекция с лимфодиссекцией может быть выполнена только на начальных стадиях рака при малом размере ракового новообразования (не более 3 см) и медленном его росте, а также при отсутствии в лимфоузлах раковых клеток. Для этого удаляют обычно самый ближний из них – «сторожевой», который определяют радиоизотопным методом или с помощью красителя.
В этом случае будет удалена не только опухоль, но и: прилежащие ткани; участок грудных мускулов, на которых покоится молочная железа; лимфоузлы, собирающие лимфу из данного отдела; жировая клетчатка, «оборачивающая» лимфатические узлы и соединяющие их сосуды.
Подготовка

Подготовка к секторальной резекции молочной железы охватывает прохождение скрупулезного обследования женщины, когда сдаются анализы на:
протромбиновый индекс, МНО, фибриноген, уровень свободного гепарина; уровень тиреоидных гормонов; пролактин, тестостерон, эстрадиол; содержание в крови мочевины, билирубина, АСТ, глюкозы, АЛТ; микроскопию осадка мочи; определение группы крови и Rh-фактора.
При отклонении вышеуказанных анализов от нормы нужно будет проконсультироваться с терапевтом или указанным терапевтом узким специалистом. Они расскажут, какие действия надо производить, чтобы нормализовать функцию органа, показатель которой отклонился. В этом случае реабилитации после резекции сектора должна пройти без осложнений.
Кроме того, в предоперационную подготовку входит исследование крови на присутствие здесь антител к вирусу ВИЧ, вирусу гепатита B, RW. При положительных результатах хоть одного анализа вмешательство придется отложить и провести соответствующее лечение у инфекциониста (при обнаружении гепатита B или ВИЧ) или венеролога (в случае положительного RW-теста).
Перед операцией обязательно пройти и лабораторные исследования:
флюорографию; ЭКГ; УЗИ щитовидной железы; маммографию – ультразвуковую (до 45 лет) или рентгенологическую (после 45 лет).
Если секторальная резекция будет проводиться по поводу рака, с помощью томографии – компьютерной или магнитно-резонансной – исключаются отдаленные метастазы, ведь это предполагает совершенно другую операцию. Также, в качестве подготовки к вмешательству, может быть проведена лучевая терапия.
Действия перед операцией
Женщина перед операцией должна выполнить такие действия:
исключить прием противозачаточных таблеток (по согласованию с оперирующим хирургом и гинекологом, назначившим препарат); перестать принимать витамин E за 5 суток до вмешательства; проконсультировавшись с терапевтом или кардиологом, хотя бы за 3-4 дня до операции отменить Аспирин, Варфарин, Курантил, Пентоксифиллин или другие кроворазжижающие препараты. Иначе секторальная резекция может осложниться выраженным кровотечением; перестать употреблять алкоголь или курить, так как это приводит к снижению кровоснабжения тканей. Период заживления в таком случае будет дольше.
Если предполагается проведение вмешательства под общим обезболиванием, последнее употребление пищи должен быть за 6-8 часов до него, а воды – за 4 часа. Это важно, так как введение в наркоз может осложниться появлением рвоты, а на полный желудок она опасна.
При планировании секторальной резекции под местным наркозом нужно прекратить есть и пить за 4 часа до операции.
Как проводится секторальная резекция

Техника операции следующая, выполняется в несколько этапов:
Разметка операционного поля. Введение местного анестетика в ткани или введение в наркоз. Разрезы полуовальной формы по намеченным линиям. Они направлены от периферии железы по направлению к соску и проходят на 3 см от края новообразования. Если резекция проводилась в связи с гнойным процессом, делаются намного меньшие отступы, в пределах здоровых тканей. Тупым инструментом разделяются ткани от фасции (пленки), оборачивающей большую грудную мышцу, на всю глубину груди. При этом хирург фиксирует опухоль пальцами, чтобы она не сместилась. Отделенные ткани удаляются. Останавливается кровотечение из травмированных сосудов. В рану вставляется дренаж. Если есть необходимость в гистологическом исследовании, рану временно накрывают и не ушивают. По результатам осмотра гистолога хирурги решают, ушивать рану или удалять всю железу и лимфоузлы. Ушитая рана накрывается стерильной повязкой.
Если с помощью секторальной резекции удалялась внутрипротоковая папиллома, границу иссечения тканей определяют по введению красящего вещества (его инъецируют под контролем УЗИ) в проток. Тогда делают разрез по краю околососкового кружка, возле него находят окрашенный проток, который перевязывают возле соска, а потом выделяют до его основания и там тоже накладывают шов. Между этими двумя нитями проток вместе с папилломой удаляют.
Длительность вмешательства – около 30 минут. По его окончании пациентку отвозят в палату, где она должна провести от 2 до 3 дней.
Реабилитация

Поскольку операция травматична, послеоперационный период длится более 2 недель, но пациентка обычно ощущает только первые 8-10 суток. Они имеют такие особенности:
Дренаж могут удалить на вторые сутки, если по нему нет оттока (то есть в контейнере, прикрепленном к нему, ничего не скапливается). Когда вмешательство проводилось по поводу рака железы, дренаж убирают на 3 сутки, перед выпиской. Первые три дня будет чувствоваться боль, которая устраняется введением в мышцу обезболивающих препаратов. После выписки рекомендуется принимать такие лекарства в виде таблеток, по требованию, и не превышая рекомендованную дозировку. В первые двое суток может повышаться температура. Это нормальная реакция организма на операционный стресс. Ежедневно меняются стерильные повязки на ране. После выписки придется приходить для этого в клинику. До 7 суток нужно принимать антибиотики. Скорей всего, это будут препараты, которые нужно вводить внутримышечно. Швы удаляют на 7-10 сутки.
Оперировавший врач может дать следующие рекомендации после секторальной резекции молочной железы:
Включить в рацион достаточное количество животного белка в виде отварного или запеченного нежирного мяса, птицы или рыбы, а также яиц. Жареные, соленые и копченые блюда придется исключить. Также в диете должно быть достаточное количество аскорбиновой кислоты. Для этого нужно пить отвар шиповника, есть свежую или замороженную черную смородину, зеленый горошек, сладкий перец, дыни, зелень, томаты, батат, турнепс и тыкву. Трикотаж не должен давить на послеоперационную рану. Оптимальный вариант – спортивный бюстгальтер из натуральной ткани, который не будет надавливать или приносить другой дискомфорт. Нужно больше отдыхать. Следить за своим весом. Набор массы более 3 кг должны служить основанием для консультации специалиста, так как это может быть отек внутри оперированной железы. Купаться под душем можно только на следующий день после снятия швов. Вокруг шва мойте кожу мягкой марлевой салфеткой, намыленной детским мылом. После купания область шва надо промокнуть сухой чистой марлей, а потом обработать спиртом. На отдалении от шва смажьте грудь детским кремом. Волосы из подмышечной ямки с оперированной стороны удалять электробритвой, чтобы не произошло повреждения кожи. После снятия швов можно приступать к выполнению упражнений, которые помогут быстрее восстановить мышцы руки с оперированной стороны, нормализовать собственное состояние. Это «причесывание» больной рукой, сжимание в ее ладони резинового мячика или кистевого эспандера, частое застегивание-расстегивание бюстгальтера, выполнение полотенцем движений, напоминающих вытирание спины.
После операции нельзя греть рану, обрабатывать ее молоком, уриной или чаем.
Нужно срочно обращаться к оперировавшему врачу, если:
после секторальной резекции в ткани молочной железы появилось уплотнение; рана стала сильнее болеть или боль не имеет тенденции к уменьшению, беспокоя с той же интенсивностью; температура держится на третьи сутки или позже; температура вновь поднялась после периода, когда она была нормальной; из раны выделяется гной; отекла рука или плечо на оперируемой стороне.
Чем может осложниться операция

После секторальной резекции молочной железы могут развиться такие осложнения:
Это скопление жидкости в оперированной железе, вследствие повреждения лимфатических капилляров. Оно требует проведения повторных пункций с забором серозной жидкости.
Нагноение раны
Она проявляется увеличением болезненности раны, выделением из раны гноя. Может повышаться температура, нарушаться общее состояние (слабость, утомляемость, снижение аппетита).
Скопление крови
Гематома после секторальной резекции молочной железы появляется обычно в случае, когда был не замечен и не ушит какой-то сосуд, или ткань настолько отечна, что нитка плохо удержалась на нем. Тогда из сосуда «подтекает» кровь, которая и скапливается в молочной железе. В этом случае требуется повторное вмешательство в орган, с целью удаления скопившейся крови и остановки кровотечения.
Причины образования уплотнения после проведения секторальной резекции молочной железы разнообразны. Это могут быть внутренние рубцы, образовавшиеся в результате ушивания тканей. Тогда они малоболезненны и со временем уменьшаются. Как уплотнение может описываться также и серома, и рецидив опухоли. Поэтому, если его не было, а затем оно появилось, обязательно обратиться к врачу.
Лимфатический отек руки
Это осложнение развивается вследствие того, что удалены лимфоузлы, через которые осуществлялся отток лимфы не только от груди, но и от руки. Такое состояние лечится долго, и будет лучше, если женщина обратится сразу, как только заметит увеличение руки в объеме.
В лечении такого осложнения применяется особый вид гимнастики и физиотерапии. Также женщине выдают ряд рекомендаций, выполнение которых позволит предупредить нарастание или рецидивирование лимфатического отека. Они следующие:
не носить тесных украшений на больной руке; не разрешать брать из вен на ней кровь, только в крайнем случае; не измерять на этой руке артериальное давление; после купания тщательно вытирать эту руку целиком, в том числе и промежутки между пальцами; не поднимать этой рукой тяжести, не выполнять противодействующие манипуляции; избегать повреждения больной руки; исключить выполнение маникюра на этой конечности; держать руку вне горячей ванны; не посещать сауну; защищать руку от солнечных лучей; крайне аккуратно выполнять маникюр на этой конечности; при авиаперелетах надевать на руку компрессионный рукав, и при этом пить жидкости в достаточном количестве.
Когда у Вас есть показания для секторальной резекции грудной железы, постарайтесь меньше переживать по этому поводу. Если своевременно сдать все анализы, полностью компенсировать свое состояние до вмешательства, а после него выполнять все рекомендации, вероятность каких-либо осложнений минимальна.
Аденомэктомия — так в медицине называют операцию, в ходе которой удаляются аденомы предстательной железы. Применяется при разрастании железистой ткани простаты, в результате чего образуется доброкачественная опухоль.
Сегодня эта операция проводится несколькими способами:
трансуретральным; чрезпузырным (трансвезикальным); позадилобковым.
Чрезпузырная аденомэктомия представляет собой способ удаления аденомы простаты с доступом к предстательной железе путем вскрытия мочевого пузыря. Данный метод по сравнению с трансуретральным считается травматичным, так как удаление аденомы происходит с повреждением близлежащих тканей. Кроме того, возможным осложнением этой операции является снижение потенции.
Трансуретральная аденомэктомия проводится с использованием эндоскопической техники. Врач вводит в уретру специальную тонкую трубку, которая позволяет наблюдать на экране монитора все происходящие манипуляции. Благодаря этому появляется возможность удалить аденому простаты в предстательной железе без травматизации близлежащих тканей.
Позадилобковая резекция производится через разрез от области пупка до лобковой кости. Благодаря такому разрезу открывается прямая видимость предстательной железы, в результате чего врач удаляет аденому без нарушения целостности мочевого пузыря. Недостаток позадилобковой резекции — большой разрез, от которого остается видимый шрам.
Открытая резекция: когда применяют?
Главным показанием к чрезпузырной (открытой) аденомэктомии являются аденомы простаты больших размеров, которые в ходе трансуретральной резекции удалить невозможно. Противопоказания у данной операции отсутствуют. Ее не делают только в том случае, когда наблюдаются тяжелые сопутствующие болезни, угрожающие жизни человека.

Подготовка к операции
Подготовительный этап включает в себя сдачу следующих анализов:
ОАК; анализа крови на свертываемость; биохимического анализа крови; анализа крови на сахар.
Чрезпузырная резекция предстательной железы требует применения наркоза. В данном случае может использоваться общий наркоз и регионарная анестезия. О том, какой из этих видов анестезии будет применяться, решает анестезиолог в индивидуальном порядке после осмотра пациента.
Подготовка к операции также включает в себя удаление волосяного покрова с лобковой области (сделать это может сам пациент или с помощью медперсонала). Кроме того, за 8 часов до хирургического вмешательства, больному запрещается употреблять пищу и пить воду.
Для молодых мужчин аденомэктомия предстательной железы несет высокий риск нарушения потенции. Поэтому молодым пациентам эту операцию проводят лишь в том случае, когда нет эффекта от медикаментозной терапии.
Ход операции
Ход операции заключается в разрезе мочевого пузыря, через который врачу открывается доступ к пораженной части простаты. Предварительно перед резекцией в мочевой пузырь устанавливается катетер, благодаря которому из него вытекает лишняя жидкость.
В ходе операции разрез производится в надлобковой области. После того как доступ к мочевому пузырю открывается, врач при помощи специальных щипцов приподнимает его и рассекает. По катетеру хирург определяет, где располагается шейка мочевого пузыря, а затем делает еще один разрез вокруг внутреннего отверстия уретры.
После этого открывается доступ к предстательной железе, который позволяет врачу произвести вылущивание опухоли. Как только аденома простаты удалена, хирург останавливает кровотечение и зашивает мочевой пузырь, оставляя в нем маленькую трубочку. Она требуется для того, чтобы в послеоперационный период можно было промывать мочевой от сгустков крови.
После операции катетер остается в мочевом еще на протяжении недели. Это необходимо для того, чтобы сформировался новый участок уретры вместо удаленного во время операции. Стоит отметить, что именно из-за этого вмешательства и возникает риск нарушения потенции.
Возможные осложнения во время и после операции
Если аденомэктомия проводится опытным врачом, то в ходе нее никаких осложнений обычно не происходит. В редких случаях может открыться кровотечение из-за повреждения кровеносного сосуда или наблюдаться аллергическая реакция на применяемую анестезию.
А вот в послеоперационном периоде осложнения возникают в 20 % случаев. Среди них часто встречаются:
Инфекции, развивающиеся на фоне неправильного применения антисептических препаратов во время хирургического вмешательства или перевязках. Кроме того, инфекционные заболевания могут развиваться в результате ослабленного иммунитета пациента, при котором заживание ран происходит дольше обычного. При этом вокруг них возникает отечность, покраснение и болезненность. Стриктура (сужение) уретры, с последующим ее заращением. Редкое послеоперационное осложнение, требующее повторного хирургического вмешательства. Возникает в результате скопления крови в уретре или ее воспаления. Недержание мочи — распространенное осложнение, возникающее в результате травматизации сфинктера мочевого пузыря в ходе операции. Образование «предпузыря» в остаточной полости, где происходила резекция аденомы простаты. Проявляется подтеканием мочи. Нарушение потенции.
Послеоперационное лечение
Для профилактики послеоперационных осложнений больному назначается лечение, которое включает в себя медикаментозную терапию, уход и диету.
В качестве медикаментозной терапии назначают:
антибиотики, предупреждающие развитие инфекции и гнойных процессов; обезболивающие средства, облегчающие проявление болевого синдрома.
Первые 24 часа больному промывается мочевой пузырь фурацилином. Это требуется для профилактики скопления сгустков крови в мочевом и закупорки канальцев.
Перевязка производится утром и вечером. Швы снимаются на 7 сутки. Удаление катетера производится через 10 дней после операции.
Рекомендации в послеоперационный период
Как правило, аденомэктомия предстательной железы проводится мужчинам старше 40 лет. В этом возрасте больные зачастую ведут пассивный образ жизни, что в послеоперационном периоде грозит серьезными осложнениями. К таковым относятся застойная пневмония и нарушение моторной функции кишечника.
По этой причине, таким больным показана ранняя активность. Они должны чаще вставать с постели и больше двигаться.
После операции больным назначается диета, которую нужно соблюдать на протяжении всего периода восстановления. Первые недели запрещается употреблять в пищу продукты, которые повышают газообразование и приводят к вздутию живота.
Стоит отметить, что диета также включает в себя обильное питье. Пить много жидкости рекомендуется на протяжении 2 недель.
Восстановление больного после резекции аденомы простаты предстательной железы не может происходить без выполнения этих рекомендаций. Если диета не соблюдается, возникает риск развития осложнений.
 Хирургическое лечение патологически измененного желчного пузыря выполняется при помощи холецистэктомии – операции, в ходе которой больной орган полностью удаляется. Широкое развитие получили виды операций с открытым и лапароскопическим доступом. В проведении операций есть схожести и отличия, как и в восстановлении после них.
Хирургическое лечение патологически измененного желчного пузыря выполняется при помощи холецистэктомии – операции, в ходе которой больной орган полностью удаляется. Широкое развитие получили виды операций с открытым и лапароскопическим доступом. В проведении операций есть схожести и отличия, как и в восстановлении после них.
Для чего выполняют холецистэктомию — нужно ли делать операцию, и зачем?
Как и все органы, желчный пузырь выполняет в человеческом организме особую, предназначенную именно для него, функцию. В здоровом состоянии он принимает важное участие в процессе пищеварения. Когда пища, двигаясь по пищеварительному тракту, попадает в 12-ти перстную кишку, желчный пузырь сокращается. Вырабатываемая им желчь поступает при этом в кишечник в количестве около 50 мл и помогает нормальному перевариванию пищи.
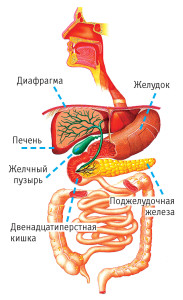 Если в желчном пузыре происходят патологические изменения, он начинает приносит организму человека проблемы вместо пользы!
Если в желчном пузыре происходят патологические изменения, он начинает приносит организму человека проблемы вместо пользы!
Больной желчный пузырь вызывает:
частые, порой постоянные боли; расстройство всех желчных функций организма; отрицательно влияет на нормальное функционирование поджелудочной железы; создает во внутренних органах хроническое вместилище инфекции.
В этом случае для излечения организма от образовавшейся патологии хирургическое вмешательство становится жизненно необходимым!
Статистика говорит о том, что из ста процентов больных, перенесших подобную операцию, у почти 95 процентов пациентов после удаления желчного пузыря исчезли все болезненные симптомы.
С тех пор, как в 1882 году Лангенбух сделал первую операцию по эктомии желчного пузыря, она неизменно является самым важным методом излечения людей от заболеваний этого органа.
Вот некоторые цифры и факты, свидетельствующие о постоянном росте в мире этого заболевания:
в странах Европейского континента около 12 процентов людей имеют желчекаменную болезнь; в странах Азии этот процент равен четырем; в США 20 миллионов американцев страдают от образования в желчном пузыре камней; хирурги Америки выполняют каждый год удаление желчного пузыря более 600 тысячам пациентов.
Абсолютные и относительные показания: когда операция обязательна?
Как для любого оперативного вмешательства, для проведения операции по удалению желчного пузыря существуют как абсолютные, так и относительные показания.
Абсолютные показания:
острый холецистит на фоне желчекаменной болезни; не поддающийся консервативному лечению хронический холецистит и его обострение; нефункционирующий желчный пузырь; симптомная или бессимптомная желчнокаменная болезнь, то есть — наличие камней в желчных протоках; развитие гангрены желчного пузыря; кишечная непроходимость, возникшая из-за наличия желчных камней.
Относительным показанием для удаления желчного пузыря признаётся установленный диагноз хронического калькулезного холецистита, если его симптоматика обусловлена камнеобразованием в желчном пузыре.
Важно при этом исключить заболевания, сопровождающиеся похожими симптомами!
К таким заболеваниям относятся:
хронический панкреатит; синдром раздраженной толстой кишки; язвенная болезнь желудка и двенадцатиперстной кишки; болезнь мочевыводящих путей.

Типы выполняемых операций при данной патологии бывают:
открытый; лапароскопический.
Ход операции открытой холецистэктомии
Открытая операция делается под общим наркозом. Она применима к большинству больных, страдающих желчекаменной болезнью. Выполняется по жизненным показаниям.
Описать ход операции можно следующим образом:
В ходе операции хирург делает разрез величиной от 15 до 30 сантиметров по средней линии живота от пупка до грудины либо под правой реберной дугой. Благодаря этому желчный пузырь становится доступен. Врач отделяет его от жировой ткани и спаек, перевязывает хирургической нитью. Параллельно металлическими клипсами пережимаются подходящие к нему желчные протоки и кровеносные сосуды. Желчный пузырь отделяется хирургом от печени и удаляется из организма пациента. Производится остановка кровотечения из печени при помощи кетгута, лазера, ультразвука. Операционная рана зашивается шовным материалом.
Все этапы операции по удалению желчного пузыря длятся от получаса до полутора часов.
После операции необходимо точно соблюдать все врачебные рекомендации!
Это поможет предотвратить возможные осложнения:
кровотечение из троакарной раны; истечение крови из клипированной пузырной артерии; открывшийся кровоток из ложа печени; повреждение общего желчного протока; пересечение или повреждение печеночной артерии; истечение желчи из ложа печени; желчеистечение из желчных протоков.
Преимущества лапароскопической холецистэктомии – видео, техника операции, возможные осложнения
Для операции с лапароскопическим подходом нужны такие показания:
острый холецистит; полипоз желчного пузыря; хронический калькулёзный холецистит; холестероз желчного пузыря.
Лапароскопия принципиально отличается от открытой операции тем, что не делается полостной разрез тканей. Проводится только под общим наркозом.
Пошаговая техника лапароскопической операции в данном случае следующая:
В области пупка и выше над ним делаются 3 или 4 разной величины прокола. Их них два имеют величину диаметра 10 мм, два совсем небольшие, диаметром 5 мм. Проколы делаются с помощью троакаров. Через одну трубку троакара в полость брюшины помещается видеокамера, подсоединенная к лапароскопу. Это позволяет наблюдать за ходом операции на экране монитора. Через остальные троакары хирург вводит ножницы, зажимы, инструмент для наложения клипс. На сосуды и желчный проток, соединенный с пузырем, накладываются зажимы в виде титановых клипс. Желчный пузырь отсоединяется от печени и через один из троакаров извлекается из брюшной полости. Если диаметр пузыря оказывается больше диаметра троакарной трубки, из него вначале вынимаются камни. Уменьшившийся в объёме пузырь удаляют из организма больного. Кровотечение из печени предотвращается с помощью ультразвука, лазера или коагуляции. Большие, по 10 мм, троакарные раны хирург зашивает растворяющимися нитями. Такие швы не требуют дальнейшей обработки. Малые, по 5 мм, троакарные отверстия заклеивают лейкопластырем.
Когда проводится лапароскопия, ход операции отслеживается медиками на экране монитора. Снимается также видео, которое при необходимости можно всегда посмотреть позже. Для наглядности делается также фото операции с самыми важными моментами.
В пяти процентах случаев эндоскопическая операция при данной патологии является невозможной для выполнения.
В частности:
при аномальном строение желчевыводящих путей; при остром воспалительном процессе; при наличии спаек.
Лапороскопия имеет ряд плюсов:
послеоперационные боли крайне редки, чаще — их нет совсем; практически отсутствуют послеоперационные рубцы; операция мало травматичная для больного; значительно ниже риск инфекционных осложнений; у пациента очень малая кровопотеря в ходе операции, чем при операции открытого типа; короткий период нахождения человека в больнице.
Особенности восстановления
Больному после операции требуется время на восстановление. Реабилитация после операции открытого типа длится дольше, нежели при проведении лапароскопического хирургического вмешательства.
После традиционной операции швы снимают на шестой или восьмой день. Прооперированный выписывается из стационара, в зависимости от того, какое у него состояние через десять дней или две недели. Довольно долго в этом случае восстанавливается общая трудоспособность — от одного до двух месяцев.
После операции лапароскопическим путем швы снимать, как правило, не требуется. Из стационара пациента выписывают на второй или четвертый день. Нормальная трудовая жизнь восстанавливается через две или три недели.
После хирургического вмешательства необходимо:
придерживаться рекомендованной врачами диеты; соблюдать общий комфортный для организма режим; проводить курсы массажа; применять безопасные желчегонные средства.
При отсутствии в организме желчного пузыря необходимо регулярно, четыре или пять раз в день, удалять из организма желчь! Этот процесс сопряжен с принятием пищи. Следовательно, питаться нужно не меньше, чем пять раз в день.
Тогда человеческий организм быстрее адаптируется к новому состоянию, и прооперированный сможет жить нормальной жизнью здорового человека.